محتويات
المليساء المعدية
تُعد المليساء المعدية -أي كثيرة العدوى- أو المليساء السارية مرضًا جلديًا خفيفًا يحدث بسبب فيروس المليساء، وهو من عائلة الفيروسات الجدرية، وتُسبب المليساء نتوءات صغيرة جلدية لحمية اللون مقبّبة الشكل، وبعضها يكون مسرّرًا، أي يمتلك مركزًا مختلفًا عن المحيط بالشكل، ويحدث هذا المرض في جميع أنحاء العالم لكنّه يشيع بشكل أكبر في المناخات الدافئة الرطبة، ولا تُعد المليساء مرضًا شديدًا، وتزول من تلقاء نفسها عند معظم الأشخاص بدون علاج بعد 6 إلى 12 شهرًا، وهي إنتان شائع عند الأطفال، ويمكن أن تنتقل من شخص لآخر عن طريق التلامس اليومي واستخدام أدوات وملابس الشخص المُصاب الشخصية، وبعض العلماء يعتقدها مرضًا منتقلًا بالجنس، ولكن المعظم يعتقد أنّها مرض جلدي معدٍ بشدّة. [١]
أعراض المليساء المعدية
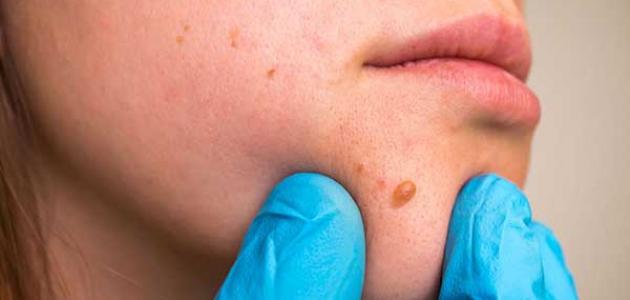
عند تعرّض الطفل لفيروس المليساء المعدية فإنّه قد لا يبدأ بتطوير الأعراض حتى عدّة أشهر، وذلك لأن فترة الحضانة -وهي الفترة التي يقضيها المرض بعد الإصابة وقبل إظهار الأعراض- لفيروس المليساء قد تمتد من أسبوعين إلى سبعة أسابيع، وبعد هذه الفترة تبدأ الأعراض بمجموعات صغيرة من المناطق الواضحة على سطح الجلد وغير المؤلمة، وهذه النتوءات أو المناطق يمكن أن تظهر بشكل مفرد أو كمجموعات يصل عدد النتوءات في الواحدة منها حتى العشرين نتوء، وعادة ما تحمل هذه النتوءات الصفات الآتية: [٢]
- صغيرة الحجم وواضحة وناعمة الملمس.
- تكون ذات لون لحمي -من لون الجلد-، وقد تكون بيضاء أو زهرية اللون.
- صلبة وثابتة التوضّع وبشكل مقبّب مع تجويف خفيف -كالسرّة- في المنتصف.
- تحتوي في منتصفها مادّة شمعية.
- يبلغ قطرها ما يقارب 2 إلى 5 ميليمتر، أي تقريبًا من حجم رأس القلم حتى حجم ممحاة قلم الرصاص.
- يمكن أن تظهر في أي منطقة من مناطق الجسم عدا الراحتين والأخمصين -أي السطح السفلي القدمين-، وبشكل خاص تظهر على الوجه والبطن والجذع والذراعين والساقين عند الأطفال، أو في الوجه الداخلي للفخذين والمنطقة التناسلية والبطن عند البالغين.
وعند وجود مشكلة في الجهاز المناعي -كتناول الستيروئيدات لفترات طويلة أو الأمراض التي تؤثر على صحة الجهاز المناعي- قد تكون الأعراض أكثر وضوحًا، فقد تصل الآفات عندها بالحجم حتّى 15 ميليمتر بقطرها، وتتوضع عندها بشكل رئيس على الوجه وتكون صعبة العلاج.
أسباب انتقال المليساء السارية
ليس من المؤكّد احتمالية انتقال الفيروس الذي يؤدي للإصابة بالمليساء عن طريق المياه التي تكون معقّمةً بالكلور عادة في بِرك السباحة، ويعتقد العلماء أن الأشخاص ينقلون الفيروس بعد السباحة بتبادل المناشف والأدوات والألعاب الرياضية بينهم، أو عن طريق التلامس المباشر، وذلك لأن المليساء يمكن أن تنتقل بسهولة بالطرق الآتية: [٣]
- التلامس المباشر بين بشرة المصاب والسليم.
- التلامس مع الأدوات التي تحمل الفيروس من أشخاص مصابين، كالمناشف أو الملابس.
- الممارسة الجنسية مع الشخص المُصاب.
- يمكن لحك المنطقة المُصابة من قِبل الشخص أو فركها أن ينقل الفيروس إلى منطقة أخرى لديه.
- كما يمكن أن تزداد احتمالية الإصابة وتكون أكثر شدّة عند الأشخاص المُضعفين مناعيًا.
تشخيص المليساء المعدية
باعتبار أن للآفة المُتشكلة بفيروس المليساء المعدية مظهرًا مميزًا، فقد يقوم الطبيب بتأكيد التشخيص بمجرد النظر عن قرب إلى الآفة، ولكن قد يقوم الطبيب بحك المنطقة أو أخذ خزعة منها للدراسة أو تأكيد التشخيص، وعادة ما يكون العلاج عرضيًا -أو لا يُعطى المريض أي علاج-، ولذلك يجب على الطبيب فحص المناطق التي تستمر بالظهور لفترة طويلة دون أن تزول، ويساعد التشخيص المؤكد عن طريق الفحص المجهري باستبعاد مشاكل جلدية قد تكون أكثر خطورة كالثآليل وجدري الماء وحتّى سرطان الجلد. [٢]
علاج المليساء المعدية
عادة ما تُشفى المليساء السارية بدون علاج بعد 6 إلى 12 شهرًا، ولكن يمكن أن تبقى النتوءات بالتطور والبروز لمدّة قد تصل إلى 5 سنوات، وعندما تزول جميع هذه النتوءات يصبح المريض غير معديًا، وقد ينصح الأطباء بإزالة الآفات قبل زوالها من تلقاء نفسها عند البالغين خصوصًا، وذلك بسبب العدوى الشديدة التي يملكها الفيروس، وهذا ما قد يجعل علاج المليساء مؤلمًا بعض الشيء، فقد يضطر الطبيب لحقن المواد المخدّرة موضعيًا قبل القيام بأي إجراء راض، وقد يتم جمع أكثر من خيار علاجي لتحقيق الشفاء، وعادة ما تتضمن الخيارات العلاجية المُستخدمة في علاج المليساء المعدية ما يأتي: [٣]
- التجريف.
- التخثير، أو العلاج بالتبريد.
- بعض الأدوية التي تزيل الآفات عن طريق تشكيل البثور على سطحها وإزالتها، مثل الكانثاريدين.
الوقاية من المليساء المعدية
إن أفضل طريقة لتجنب الإصابة بالمليساء المعدية هي تجنّب ملامسة البشرة عند الشخص المُصاب، كما يمكن اتباع بعض الإجراءات الوقاية التي تخفف من انتشار الإصابة بين الناس، من هذه الإجراءات ما يأتي: [٢]
- التدريب على غسل الأيدي بشكل دوري بالماء والصابون.
- تدريب الأطفال على غسل الأيدي باستمرار بعد اللعب أو القيام بالممارسات التي تتضمن الملامسة مع غيرهم، كالنشاطات المدرسية والتربوية.
- تجنّب مشاركة الأدوات الخاصة، كالمناشف والملابس وأمشاط الشعر وصابون الحمّام.
- تجنّب المشاركة بالألعاب الرياضية التي تتضمن الملامسة الجسدية المباشرة بين الأشخاص.
- عدم الاقتراب من الآفات الظاهرة على البشرة عند المصاب، فقد ينقل المصاب الفيروس إلى مناطق أُخرى من جسده.
- الإبقاء على الآفات مغطّاة وعقيمة قدر الإمكان لتجنّب نقل الفيروس إلى الآخرين أو إلى المناطق الأخرى من الجسم.
- تجنّب الحلق الرطب -بشفرات الحلاقة- في المناطق الحاوية على النتوءات.
- تجنّب الممارسات الجنسية عند وجود الآفات في المنطقة التناسلية.
المراجع
- ↑ Molluscum Contagiosum, , "www.medicinenet.com", Retrieved in 24-01-2019, Edited
- ^ أ ب ت Molluscum Contagiosum, , "www.healthline.com", Retrieved in 24-01-2019, Edited
- ^ أ ب Molluscum contagiosum, , "www.mayoclinic.org", Retrieved in 24-01-2019, Edited